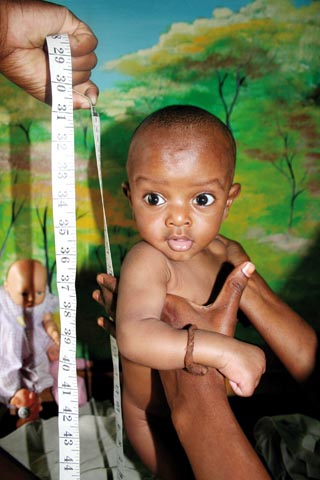
Es ist zu wenig, sie bloß vor einem frühen Tod zu bewahren. Nicht humanitäre Interventionen sind gefragt, sondern politische Veränderungen, argumentiert der Kinderarzt Claudio Schuftan.
Es ist ein erschreckender Verlust an Menschenleben, den wir noch immer miterleben müssen: Jeden Tag sterben im Schnitt 19.000 Kinder unter fünf Jahren hauptsächlich an vermeidbaren Krankheiten wie Durchfall, Lungenentzündung, Masern, Malaria, HIV/Aids sowie insbesondere an Unterernährung, die den übrigen Todesfällen zugrunde liegt. Zu den meisten dieser Todesfälle kommt es im Süden, und sie sind die Folge einer beschämenden Vernachlässigung der primären Gesundheitsversorgung. 2011 entfielen nicht weniger als 82 Prozent der 6,9 Millionen Todesfälle von Kindern unter 5 auf Afrika südlich der Sahara und Südasien.
Die Kindersterblichkeit ist nicht nur ein zuverlässiger Indikator der Armut eines Landes. Sie enthüllt auch Grundlegendes über die soziale Ungleichheit zwischen und innerhalb von Ländern. Die Sterblichkeitsrate von Kindern unter 5 ist in den USA (8 per 1.000 Lebendgeburten) höher als in Kuba (6 per 1.000), in den egalitäreren skanidinavischen Ländern liegt sie bei nur 3 per 1.000.
Die Kindersterblichkeit ist gesunken, wenn auch nicht rasch genug, um das Millennium-Entwicklungsziel zu erreichen – eine Verringerung der Zahl der Todesfälle von 1990 (zwölf Millionen) bis 2015 um zwei Drittel. Schwerpunkt der Maßnahmen, beispielhaft etwa jene des UN-Kinderhilfswerks UNICEF, waren kostengünstige Interventionen wie Impfungen, orale Rehydratation, Anti-Malarianetze und die Förderung des Stillens.
Weniger arbeiten und weniger schwer, sich in der Schwangerschaft besser ernähren, lange Stillzeiten, das Kind in Krankheitsperioden angemessen ernähren, bei Durchfall orale Rehydratation anwenden, das Kind regelmäßig abwiegen, Impfungen sowie die Zeit zwischen Geburten ausdehnen – all das sind Optionen, die in armen Gemeinschaften nicht immer verfügbar sind. Damit sie Wirklichkeit werden, braucht es mehr Selbstbestimmung und Unterstützung durch eine robuste primäre Gesundheitsversorgung. Warum es sie nicht gibt, ist eine gute Frage: Liegt es an einem Mangel an Ressourcen oder eher an einem Mangel an Demokratie bei der Entscheidung, wofür die Gesundheitsbudgets eingesetzt werden?
Weltweite Programme zu entwerfen, die nur die unmittelbaren Ursachen vermeidbarer Krankheiten bekämpfen, ist in Wirklichkeit ein Verrat an der Philosophie der primären Gesundheitsversorgung, wie sie auf der wegweisenden Konferenz in Alma Ata von 1978 (damals in der Sowjetunion, heute Almaty in Kasachstan) definiert wurde. In Alma Ata wurde festgelegt, dass primäre Gesundheitsversorgung weit mehr ist als ein Paket definierter Gesundheitsleistungen. Sie beinhaltet die Demokratisierung und Dezentralisierung der Gesundheitsinfrastruktur, sodass Leistungen von einem Netz von Community Health Workers (ausgebildete Freiwillige aus den lokalen Gemeinschaften, Anm. d. Red.) bedarfsgerecht und zu geringen Kosten erbracht werden.
Diese Vision der primären Gesundheitsversorgung wurde verwässert, weil ihr das fehlgeleitete Modell der Gesundheitsversorgung im Westen übergestülpt wurde, wo ÄrztInnen es nicht als ihre Aufgabe betrachten, gesellschaftliche Veränderungen voranzutreiben und die Selbständigkeit in Gesundheitsfragen zu fördern, und nicht zugeben wollen, dass auch Nicht-ÄrztInnen erfolgreich für Gesundheit sorgen können.
Um die Vision der primären Gesundheitsversorgung von Alma Ata zu verwirklichen, müssen wir sicherstellen, dass sie:
- – weder auf den Umfang einer Primärversorgung beschränkt ist noch bloß als „Basispaket“ von Gesundheitsdiensten für arme Leute betrachtet wird, sondern Maßnahmen einer öffentlichen Gesundheitsversorgung, Gesundheitsförderung und ein funktionierendes System der Überweisung an höhere Ebenen der Versorgung inkludiert;
- – öffentlich finanziert ist, um einen universellen und bedarfsgerechten Zugang zu gewährleisten;
- – die soziale und wirtschaftliche Ungerechtigkeit thematisiert, die einem Gesundheitssystem zugrunde liegt, das weder fairen Zugang noch eine bedarfsgerechte Versorgung gewährleistet;
- – die sozialen, politischen, wirtschaftlichen und umweltbedingten Faktoren, die über Gesundheit und Armut entscheiden, entschlossen anpackt und sich nicht auf Gesundheitsinterventionen beschränkt;
- – dafür sorgt, dass Gemeinschaften, insbesondere die besonders benachteiligten, in die Lage versetzt werden, aktiv an einer Verbesserung ihrer Gesundheit und ihrer Lebensumstände mitzuwirken.
Die Verwirklichung einer umfassenden primären Gesundheitsversorgung erfordert grundlegende Veränderungen, die sich nicht durchsetzen lassen, ohne in Konflikt mit den herrschenden Mächten zu geraten. Wenn wir die Überlebens- und Entfaltungschancen von Kindern signifikant erhöhen wollen, müssen wir die strukturellen Faktoren beseitigen, die für die schlechte Gesundheit der Kinder verantwortlich sind.
Copyright New Internationalist
Claudio Schuftan (cschuftan@phmovement.org und www.humaninfo.org/aviva) ist Kinderarzt, stammt aus Chile und lebt derzeit in Ho-Chi-Minh-Stadt. Er ist Gründungsmitglied des People’s Health Movement, das in mehr als 70 Ländern vertreten ist und sich für das Menschenrecht auf Gesundheit sowie eine Ausrichtung auf die primäre Gesundheitsversorgung unter dem Slogan „Gesundheit für alle – jetzt!“ einsetzt (www.phmovement.org).
Globale Perspektiven – jederzeit, überall
6 Ausgaben pro Jahr als E-Paper
12-seitiger Themenschwerpunkt pro Ausgabe
12 x Extrablatt per E-Mail (redaktioneller Newsletter mit 3 Extra-Artikeln)
voller Online-Zugang inklusive Archiv
Globales im Blick mit unserem Kombi-Abo
6 Ausgaben pro Jahr als Print-Ausgabe und E-Paper
12-seitiger Themenschwerpunkt pro Ausgabe
12 x Extrablatt per E-Mail (redaktioneller Newsletter mit 3 Extra-Artikeln)
voller Online-Zugang inklusive Archiv
Qualitäts-
journalismus schützen
Mit einem Soli-Abo leisten Sie einen ganz besonderen Beitrag für das Südwind-Magazin.
Und das schon mit € 14 monatlich.
Sie können zwischen dem Digital- oder Kombi-Abo wählen und erhalten zusätzliche Extras wie exklusive Berichte aus der Redaktion.